Leistungsspektrum der Klinik für Urologie und Kinderurologie
Sprechstunden/Notfälle
Allgemeine Sprechstunden
Privatsprechstunde/Zweitmeinung
Standort Singen
Tel: 07731 89-2903
Standort Konstanz
Tel:
07531 801-1551
Kinderurologische Sprechstunde
Singen
Tel: 07731 89-2903
Notfälle/Urologische Ambulanz
Mo. - Fr. 08:00 Uhr bis 15:30 Uhr
Tel: 07731 89-2903
Außerhalb der Geschäftszeiten über die Zentrale:
07731 89-0
Neurourologische-/Inkontinenzsprechstunde
Welche
Krankheiten würden wir in der
Inkontinenzsprechstunde behandeln:
- Alle Formen der Harninkontinenz bei Frauen und Männer und Kinder.
- Blasenentleerungsstörung (Restharnbildung).
- Mitbetreuung von Patienten mit Querschnitterkrankung und Multipler Sklerose sowie Spina bifida und neurologische Fehlbindungen mit Blasenbeteiligung.
Die
folgenden Untersuchungen und Diagnostik
je nach Indikation stehen zur Verfügung:
- Anamnese und körperliche Untersuchung
- Sonographie (Nieren, Blase, Prostata, äußeres Genitale, Introitussonographie)
- Harnstrahlmessung (Uroflowmetrie) mit Restharnbestimmung
- Urindiagnostik
- Blasenspiegelung (Urethrozystoskopie)
- Blasendruckmessung (Video-)Urodynamik
- ·Röntgendiagnostik des gesamten Harntraktes
*Im Bedarfsfall stehen über die Kollegen der Gynäkologie weitere, spezifische Untersuchungen zur Verfügung.
Therapiemöglichkleiten in unserer Klinik:
- Indikationsstellung bzw. Anleitung zur konservativen Therapie und Verhaltenstherapie, Physiotherapie, sowie perkutane Tibalisnervstimulation (PTNS) und Biofeedback
- Indikationsstellung zur medikamentösen Therapie
- Operative Kontinenztherapie Frau/Mann : z.B:
- Da Vinci Roboter assistierte Korrektur der Blasensenkung
- Bandimplantationen (verschiedene Arten)
- Künstlicher Harnblasenschließmuskel
- Intravesikale Therapie mit Oxybutinin und Onabotulinumtoxin (Botox)
- Harnblasenaugmentation, katheterisierbares Harnblasenstoma ▪ Harnblasenersatz und sämtliche
- Formen der Harnableitung
- Fistelchirurgie, Behandlung von Beckenbodensenkungen.
Neurourologische-/Inkontinenzsprechstunde am HBK Singen:
Immer Donnerstags
Oberarzt Zaid Hasan
Termine können unter Tel: 07731 89-2903 über die Urologische
Ambulanz vereinbart werden.
Krebserkrankungen
Prostatakrebs
Der Prostatakrebs
(Prostatakarzinom) ist die häufigste Tumorerkrankung des Mannes.
Die Feststellung von Prostatakrebs
erfolgt meist im Rahmen einer Vorsorgeuntersuchung, bei der ein erhöhter
Blutwert (PSA) festgestellt oder ein auffälliger Tastbefund erhoben wurde. Über
den Enddarm ist dann eine Gewebeentnahme durch den Enddarm unter Steuerung mit
Ultraschall-Bildgebung erforderlich.
Wichtig für Sie als Patient ist eine ausführliche neutrale Beratung vor Beginn einer Behandlung. Ihr niedergelassener Urologe steht hierfür an Ihrer Seite. Sollten Sie eine Zweitmeinung oder eine weitere Beratung von uns und einem Strahlentherapeuten wünschen, können Sie einen Termin in unserer dafür vorgesehenen Zweitmeinungs-Sprechstunde vereinbaren.
Weitere ausführliche Informationen zum Prostatakrebs finden Sie auf unserer Internetseite des Prostatakrebszentrums Singen.
Blasenkrebs
Die Blasenspiegelung (Zystoskopie) ist
die wichtigste Untersuchung für die Diagnose eines Harnblasentumors. Dabei
können Veränderungen der Blasenschleimhaut von innen gesehen werden. Bestätigt
sich hier der Verdacht, erfolgt dann die
Abtragung Befundes mittels elektrischer Schlinge unter Sicht in Narkose, der
sogenannten "Transurethraler
Resektion von Blasengewebe (TUR-B)".
Ein Verfahren zur besseren endoskopischen Erkennung, insbesondere von aggressiven Tumorfrühstadien (Carcinoma in situ) ist die sogenannte „Photodynamische Diagnostik“ (PDD)“. Hierbei stellen sich nach Injektion eines speziellen Farbstoffs (Hexvix) in die Harnblase die Blasentumore hellrot-fluoreszierend im blauen Anregungslicht dar. Seit Einführung dieser Methode können Harnblasentumore frühzeitiger erkannt und somit auch schneller behandelt werden. Wir prüfen vor der Operation, ob diese spezielle Methode bei Ihnen sinnvoll eingesetzt werden kann.
Bei einem Krebsbefall, der die oberflächliche Schleimhaut der Harnblase durchbrochen hat, ist aufgrund der hohen Gefahr des Fortschreitens und der Gefahr der Bildung von Tochtergeschwülsten die komplette Entfernung der Blase häufig nicht zu verhindern. Da die Entfernung der Harnblase und die damit erforderliche neue Harnableitung auf das weitere Leben erhebliche Auswirkungen hat, werden zur Entscheidung ausführliche Informationen benötigt. Hierzu bieten wir unsere neutrale Zweitmeinung an.
Operativ bieten wir alle etablierten Verfahren der Harnableitung an. Bei jeder Operation orientieren wir uns an den Prinzipien der so genannten Fast-Track-Chirurgie, einem Konzept, mit dem Komplikationen nach operativen Eingriffen verringert und die körperliche Genesung erheblich beschleunigt werden sollen.
Weitere Informationen zum Blasenkrebs
Allgemeines
Geschwulste in der Harnblase fallen
oftmals durch Blut im Urin auf. Es bestehen hier meist keine Schmerzen, sodass
von einer schmerzlosen Hämaturie gesprochen wird. Ca. 85 % der
Harnblasengeschwulste sind allerdings bösartig (Harnblasenkarzinom/Blasenkrebs).
Das Harnblasenkarzinom ist der
zweithäufigste Urogenitaltumor. Bezogen auf die Neuerkrankungsrate liegt der
Blasenkrebs bei Männern an 5. und bei Frauen an 11. Stelle der Krebsstatistik.
Das
Durchschnittsalter bei Diagnose liegt bei 65 Jahren, weniger als 1 % der
Harnblasenkarzinome treten bei Patienten unter 40 Jahren auf. 70 % der
Patienten haben bei Erstfeststellung einen oberflächlichen Harnblasenkrebs, bei
30 % wächst der Tumor bereits in die Harnblasenmuskulatur ein.
Risikofaktoren
- Rauchen (drei- bis vierfache Risikoerhöhung).
- Berufliche Exposition: Gefährdende Berufe Chemieindustrie, Lackierer, Gummiverarbeitung, Stahlindustrie, Automechaniker, Lederindustrie und Zahntechniker. Identifizierte Schadstoffe sind Benzidin, Naphthylamin, Aminodiphenyl, aromatische Amine, Dieselabgase, Carbon black. Das Harnblasenkarzinom ist eine anerkannte Berufserkrankung bei entsprechender zeitlicher Giftexposition.
- Genetik, Chromosomenveränderungen, FGF-Rezeptormutationen.
- Eine gesunde Ernährung mit viel Gemüse und Früchten (z.B. Mittelmeerdiät) senkt das Risiko
Diagnostik
Die Blasenspiegelung (Cystoskopie) ist die wichtigste Untersuchung für die Diagnose des Harnblasentumors. Da die oben beschriebene schmerzlose Hämaturie das häufigste Symptom eines bösartigen Blasentumors ist, sollte diese immer mittels Blasenspiegelung abgeklärt werden. Natürlich bedeutet Blut im Urin nicht immer, dass man Blasenkrebs hat. Ein solcher sollte aber durch eine Blasenspiegelung sicher ausgeschlossen werden! Zusätzlich sollte eine Ultraschalluntersuchung der Nieren durchgeführt werden. Eine Computertomographie (CT) oder Magnetresonanztomographie (MRT) gehört zur weiteren Umgebungsdiagnostik bei fortgeschrittenen Tumoren.
Therapie
Therapie oberflächlicher Harnblasenkarzinome
Die Therapie ist die transurethrale
Resektion des Harnblasentumors (TUR-Blase), bei der in Narkose eine
Blasenspiegelung durchgeführt wird und dann der Tumor mittels elektrischer
Schlinge (monopolar oder bipolar) durch die Harnröhre abgetragen und entfernt
wird. Zusätzlich wird an unserer Klinik bei entsprechender Indikation die
sogenannte photodynamische Diagnostik (PDD) angewendet. Hierbei wird kurz vor
der Operation über einen Katheter eine Substanz in die Harnblase gegeben,
welche in Geweben mit hohem Zellumsatz (Tumore, aber auch entzündliche
Veränderungen) bevorzugt angereichert wird. Diese Anreicherung kann durch
blaues Licht zur Fluoreszenz angeregt werden, somit können v.a. flächige
Hochrisikotumore, welche in der herkömmlichen Weißlicht-Cystoskopie nicht
auffallen, vermehrt entdeckt werden. Am Ende der Operation wird ein Spülkatheter
in die Harnblase eingelegt. Bereits nach 2-3 Tagen kann dieser in aller Regel
entfernt werden und die Entlassung ist möglich. Das Gewebeergebnis (Histologie)
und das weitere Vorgehen werden dann mit dem niedergelassenen,
weiterbehandelnden Urologen besprochen. Bei
oberflächlichen Tumoren kann die erste Operation zur Gewebeabtragung und
Diagnosesicherung auch bereits die Therapie beinhalten. In manchen Fällen muß
zur Bestimmung der endgültigen Tumorausdehnung nach 3-4 Wochen eine nochmalige
Abtragung des Tumorgrundes (Nachresektion) erfolgen. In Abhängigkeit der
Befunde kann die Durchführung einer Instillationsbehandlung von bestimmten
Medikamenten (Chemotherapeutika: z.B. Mitomycin C, Adriamycin, Epirubicin oder
Immunstimulantien: z.B. BCG) in die Blase zur Verhinderung des erneuten
Auftretens eines Blasentumors erforderlich sein. Diese Therapie erfolgt in der
Regel ambulant durch den zuweisenden Urologen. Wichtig sind in jedem Falle die
sorgfältige Durchführung regelmäßiger Kontrolluntersuchungen durch den
betreuenden Urologen (einschließlich regelmäßiger Blasenspiegelungen), um das
Auftreten eines Rezidivtumors rechtzeitig zu erkennen.
Therapie muskelinfiltrierender Harnblasenkarzinome
Radikale
operative Entfernung der Harnblase und Harnableitung
Bei einem muskelinvasiven Blasentumor
ohne Vorliegen von Tochtergeschwülsten oder bei bestimmten Formen von
oberflächlichen, rezidivierenden (wiederaufgetretenen) Blasentumoren ist die
komplette Entfernung der Blase einschließlich der nachfolgend beschriebenen
Organe notwendig:
Erfolgt beim
Mann die Operation wegen einem bösartigen Blasentumor, so werden die gesamte
Harnblase, die Prostata, die Samenblasen und die Lymphknoten des kleinen
Beckens entfernt. Da prinzipiell das Risiko besteht, daß der Blasentumor die
Prostata mitbefallen hat oder in der Prostata bereits unbemerkt eine bösartige
Geschwulst (Prostatakrebs) vorhanden ist bzw. später auftritt, ist es notwendig
die Prostata mit den Samenblasen zu entfernen.
Bei der
Frau erfolgt bei einem bösartigen Blasentumor neben der Entfernung der
Harnblase und der Lymphknoten im kleinen Becken in der Regel die Entnahme von
Gebärmutter, beider Eierstöcke, beider Eileiter und einem Teil der Scheide.
Die Entscheidung über das für Sie am
besten geeignete Verfahren erfolgt gemeinsam in enger Abstimmung mit Ihnen,
Ihrem niedergelassenen Urologen und in einer interdisziplinären Beratung in
unserem Krebszentrum. Je nach Befund ist es unter Umständen notwendig, vor der geplanten Operation
eine Chemotherapie durchzuführen. Diese führen wir in enger Zusammenarbeit mit den anderen
Fachabteilungen des Krebszentrums Hegau-Bodensee, ambulant in einem Tagestherapiezentrum
durch.
Prinzipiell gibt es folgende
Möglichkeiten der Harnableitung:
Trockene (kontinente) Harnableitungen:
- Bildung einer Ersatzblase aus Dünn- und/oder Dickdarm mit Anschluß an die Harnröhre. Die Entleerung der Ersatzblase erfolgt auf natürlichem Wege über die Harnröhre bevorzugt in sitzender Position (tags 4-6 x, nachts 1-2 x).
- Bildung einer Ersatzblase aus Dünn- und/oder Dickdarm mit Anschluss über ein Stoma (griechisch Stoma = Mund, Öffnung; bestehend aus Blinddarm oder Dünndarm) an den Nabel oder an einer anderen Stelle der Bauchwand (sog. katheterisierbarer Nabelpouch). Die Entleerung der Ersatzblase erfolgt täglich mittels regelmäßigem, sauberem Einmalkatheterismus (tags 4-6 x, nachts 1-2 x) durch den Patienten.
Nasse
(inkontinente) Harnableitungen:
- Bildung eines Ileo- oder Kolostomas aus Dünn- oder Dickdarm mit Anschluß an die Bauchwandhaut (Ileumkonduit, Kolonkonduit). Da aus dem Stoma kontinuierlich Urin fließt, wird dieser in einem Auffangsystem (u.a. mittels Beutel), welches direkt auf die Haut geklebt wird, gesammelt.
- Nach Einpflanzung eines Harnleiters in den anderen Harnleiter (y-förmig) erfolgt die Einpflanzung des längeren Harnleiters direkt in die Bauchwandhaut (Transuretero-ureterokutaneostomie). Ebenso ist das direkte Einpflanzen jedes Harnleiters einzeln direkt in die Bauchwandhaut möglich. Da hierbei ebenfalls kontinuierlich Urin aus der Harnleiteröffnung fließt, wird dieser in einem Auffangsystem, welches direkt auf die Haut geklebt wird, gesammelt. Diese Form der Harnableitung wird jedoch nur sehr selten angewandt.
Bestrahlung
ohne oder mit Chemotherapie (Radiochemotherapie)
Manche
Patienten kommen für eine operative Entfernung der Harnblase aufgrund ihres
allgemeinen Gesundheitszustandes nicht in Frage oder lehnen die Operation ab.
Bei diesen Patienten kann eine lokale Bestrahlung der Blase einschließlich
ihrer lokalen Lymphabflusswege erfolgen. Dazu erfolgt zunächst eine nochmalige
transurethrale Resektion des Blasentumors, um möglichst viel Tumor vor Beginn
der Bestrahlung zu entfernen. Die Bestrahlung erfolgt von außen (perkutan),
meist ambulant und unter Zugabe eines Chemotherapeutikums (Radiochemotherapie,
z.B. mit Cisplatin oder Gemcitabine). Die Behandlung erfolgt in der Regel
täglich über 6 Wochen, von Montag bis Freitag, mit einer Pause an den Wochenenden.
Therapie
des metastasierten Harnblasenkarzinoms
Bei Vorliegen einer metastasierten
Erkrankung, d.h. bei Auftreten von Tochtergeschwülsten (Metastasen) in anderen
Organen des Körpers (Leber, Lunge, Knochen, Gehirn) oder in Lymphknoten erfolgt
meist zunächst eine Chemotherapie. Diese besteht in der Regel aus der Gabe
von mehreren Substanzen in einer bestimmten Reihenfolge (Zyklus). Jeder dieser
Zyklen wird in einem bestimmten Rhythmus wiederholt. Regelmäßige
Kontrolluntersuchungen mittels Computertomografie (Röntgenschichtbilder) und
gegebenenfalls Knochenuntersuchungen (Skelettszintigrafie) dienen hierbei der
Therapiekontrolle. Im Verlauf der Therapie kann der Wechsel des Therapieschemas
notwendig sein. Ferner kann die lokale Bestrahlung einer Metastase, z.B. zur
Schmerzlinderung, erforderlich sein.
Kontrolluntersuchungen
Bei jedem Patienten, der wegen eines
bösartigen Harnblasentumors behandelt wurde oder wird, sollten regelmäßig
Kontrolluntersuchungen durch einen Facharzt für Urologie erfolgen.
Bei Patienten mit oberflächlichen
Harnblasentumoren bestehen diese u.a. aus regelmäßigen Harnröhren- und
Blasenspiegelungen sowie Ultraschall und ggf. Röntgenuntersuchungen. Bei
Patienten, bei denen die Harnblase vollständig entfernt wurde, sind neben
Ultraschall- und Laboruntersuchungen auch Computertomografien und ggf.
Knochenuntersuchungen (Skelettszintigrafien) und Spiegelungen der Ersatzblase
(1 x/Jahr ab dem 4. Jahr) notwendig. Wichtig ist
das sorgfältige Ausfüllen des Nachsorgekalenders, aus dem die bisherige
Therapie und die Ergebnisse der Kontrolluntersuchungen ersichtlich sind.
Patienten mit Entfernung der Harnblase und Anlage einer Ersatzblase sollten
diesen am besten stets bei sich tragen. Die Kenntnis der Form der Harnableitung
ist für die Versorgung des Patienten im Notfall wichtig für den behandelnden
Arzt (z.B. Notarzt).
Selbsthilfegruppen/Fachverbände
Zusätzlich zu der Betreuung durch Ihren
Hausarzt, Urologen und Stoma-Therapeuten besteht für Sie u.a. die Möglichkeit
der Kontaktaufnahme zu den nachfolgend genannten Selbsthilfegruppen bzw.
Fachverbänden. Im Gespräch durch Mitpatienten besteht für Sie die Möglichkeit,
sich besser zu informieren und mit Ihrer Erkrankung und der Stomaversorgung
besser umzugehen.
Deutsche ILCO e.V.
Bundesgeschäftsstelle
Landshuter Straße 30, 85356 Freising
Tel: 08161 934301 oder 934302
Selbsthilfegruppe Blasenkrebs Singen
Kontakt und Information: Wolfgang Wagner
Tel. 0152-317-02201
Nierenkrebs
Im Rahmen
einer Ultraschalluntersuchung des Bauchraumes werden kleine Nierentumore häufig
zufällig erkannt. In vielen Fällen ist es daher möglich, den Krebs isoliert zu
entfernen und dabei die übrige Niere zu erhalten (sogenannte organerhaltende
Operation). Diese Operation führen wird minimal-invasiv mit dem DA Vinci System
oder offen durch.
Kommt dies durch ein weiter
fortgeschrittenes Stadium oder aufgrund der Tumorgröße nicht mehr in Frage,
erfolgt ebenfalls minimalinvasiv die vollständige Entfernung des
krebsbefallenen Organs.
Weitere Informationen zum Nierenkrebs
Jährlich treten in Deutschland rund
7.000 bösartige Veränderungen der Niere auf. Das Nierenzellkarzinom macht somit
insgesamt ca. 3 % aller bösartigen Tumorerkrankungen aus. Die Häufigkeit steigt
mit zunehmendem Lebensalter, kann aber auch bei Kindern vorkommen. In seltenen
Fällen (2-3 %) findet sich eine familiäre Häufung. Häufig werden Nierentumoren heute als so
genannter Zufallsbefund im Routine-Ultraschall in der urologischen oder hausärztlichen
Praxis entdeckt. Zur Planung einer erfolgreichen Therapie sollte dann eine
Schnittbildgebung (Computertomographie (CT) oder Kernspintomographie (MRT)) des
Bauchraumes erfolgen.
Unter Zuhilfenahme der Bildgebung
erfolgt dann eine Einteilung nach Größe des Nierentumors und der eventuell
vorhandenen Streuung in Lymphknoten oder andere Organe. Je nach Größe des
Tumors kann in unserer vorstationären Sprechstunde die genau auf den Patienten
abgestimmte Therapie geplant werden: Lokal begrenzte Tumoren können heute zu
großen Anteilen unter Erhalt der Niere operiert werden. Modernste,
roboter-assistierte Verfahren (daVinci-System) erlauben uns dabei eine
besonders schonende und präzise Operationstechnik. So führt unsere Klinik im
jährlichen Durchschnitt über 70 % der nierenerhaltenden Operationen mit Hilfe
schonender Robotertechnologie durch. Vorteile sind neben genauester
Schnittführung das frühe Wiedererlangen der Mobilität, der geringe Blutverlust,
sowie der niedrige Bedarf an Schmerzmitteln nach dem Eingriff.
Bei bereits lokal-fortgeschrittenen Tumoren sollte die befallene Niere komplett
entfernt werden um eine vollständige Krebsfreiheit zu erreichen. Je nach Größe
des Befundes führen wir dies in minimal-invasiver Schlüssellochtechnik
(Laparoskopie) oder mittels konventioneller Schnittoperation durch.
Sollten sich bereits Tochtergeschwulste (Metastasen) gebildet haben können wir
Ihnen darüber hinaus in enger Zusammenarbeit mit dem Onkologischen Zentrum im
Hause eine individuelle Therapieplanung anbieten.
Unabhängig vom Operationverfahren wird das entnommene Gewebe zur
feingeweblichen Untersuchung in die Pathologie geschickt. Die endgültige
Einteilung und Planung einer eventuellen weiteren Therapie erfolgt nach Erhalt
des mikroskopisch-pathologischen Befundes.
Je nach Operationsverfahren müssen Sie
mit einem Klinikaufenthalt von 5-10 Tagen rechnen. Dabei werden Sie rund um die
Uhr von unserem erfahrenen Team betreut. Sollten Sie besondere Bedürfnisse oder
Wünsche haben, dürfen Sie uns diese im Rahmen des Aufnahmegespräches gerne
mitteilen. Im Anschluss an Ihren Aufenthalt übernimmt Ihr niedergelassener
Urologe wieder die ärztliche Betreuung. In den ersten zwei Wochen nach dem Eingriff
sollten Sie sich körperlich nur leicht belasten (spazieren gehen), erst nach
und nach können sportliche Aktivitäten wieder aufgenommen werden. Bis zur
stärkeren körperlichen Anstrengung (Joggen, Tennis, Gartenarbeit) sollten sechs
Wochen vergehen. Aus urologischer Sicht können Sie alles essen und trinken, was
Ihnen bekommt und schmeckt. Pro Tag sollten Sie zwei Liter Flüssigkeit zu sich
nehmen. Die gesunde Niere wird innerhalb kurzer Zeit die Funktion der
operierten Niere übernehmen. Ihr behandelnder Arzt wird dies durch die
regelmäßige Bestimmung von Blutwerten überwachen.
In Zusammenarbeit mit der Diagnostischen und Interventionellen Radiologie am Klinikum Konstanz (Prof. Juchems) bieten wir in
ausgewählten Fällen, wenn aufgrund schwerer Begleiterkrankungen eine Operation
nicht in Frage kommt und der Tumor klein genug ist, die sogenannte
Radiofrequenzablation, oder eine selektive Tumorembolisation an.
Bei der Radiofrequenzablation (RFA) wird eine Sonde computertomografisch durch
die Haut in den Tumor eingebracht. Über die Sonde wird der Tumor erhitzt und so
das Tumorgewebe von innenheraus verkocht.
Bei der selektiven Tumorembolisation wird die Durchblutung der Krebsgeschwulst
unterbrochen, indem die zum Tumor führenden Gefäße mit kleinen Metallspiralen
(sogenannte Coils) verschlossen werden. Um die Coils platzieren zu können, wird
in der Regel ein arterieller Gefäßzugang in der Leiste benötigt, über welchen
eine Spezialsonde vorgeschoben wird. Durch Gabe von Kontrastmittel kann die
Gefäßversorgung der Niere, sowie des Tumors dargestellt werden und nun selektiv
die Gefäße, welche den Tumor versorgen, durch das Einbringen der Coils
verschlossen. Durch die Unterbindung der Durchblutung wird ein Absterben des
Gewebes herbeigeführt. Bei Nierentumoren, welche bereits in die Lymphknoten
oder andere Organe gestreut haben, erfolgt zunächst eine Vorstellung in unserem
interdisziplinären (fächerübergreifenden) Tumorboard statt. Hier wird mit allen
betroffenen Fachabteilungen der individuelle Fall besprochen und diskutiert, um
eine optimale Behandlungsstrategie nach der aktuellsten, wissenschaftlichen
Datenlage für Sie zu erstellen. Bei sehr weit fortgeschrittenen Nierentumoren kann
es erforderlich sein, vor der operativen Behandlung zunächst eine medikamentöse
Behandlung des Tumors durchzuführen, um den Tumor zu verkleinern und eine
Operation damit zu erleichtern und das hiermit verbunden Risiko zu minimieren.
Hodenkrebs
Der Hodenkrebs ist die häufigste
Tumorerkrankung bei jüngeren Männern. Sehr erfreulich für die betroffenen
Männer ist die hervorragende Heilungschance auch bei fortgeschrittener
Erkrankung. Die operative Entfernung
des krebsbefallenen Organs über einen Leistenschnitt
ist leider notwendig. Gegebenenfalls sind nach der operativen Entfernung weitere
Behandlungen notwendig, wie z.B. eine Chemotherapie oder eine Strahlentherapie.
Weitere Informationen zum Hodenkrebs
Der Hodenkrebs zählt mit einer Inzidenz
(Häufigkeit) von etwa 10/100.000 Männern pro Jahr zu den eher seltenen Krebserkrankungen.
Betroffen sind besonders Männer im Alter zwischen 20 und 40 Jahren.
Risikofaktoren für den Hodenkrebs sind:
- Kryptorchismus (Hodenhochstand),
- familiäre Vererbung (I. Verwandtheitsgrades),
- Hodentumor in der Vergangenheit/Gegenseite,
- Infertilität (Unfruchtbarkeit).
Wie auch bei anderen Tumorerkrankungen ist eine frühe Diagnosestellung und Therapie entscheidend für die Prognose, da eine vollständige Heilung des Hodentumors in über 95 % der Fälle möglich ist. Bei entsprechenden Beschwerden sollte deshalb die unmittelbare urologische Vorstellung erfolgen.
Beschwerden durch den Hodentumor
Der
Hodentumor fällt zumeist durch eine schmerzlose Größenzunahme oder tastbare
Verhärtung des Hodens auf. Auch regionale Schmerzen oder ein Schweregefühl
werden von Betroffenen beschrieben. Oftmals handelt es sich um einen
Zufallsbefund bei der Selbstuntersuchung aufgrund eines unspezifischen Gefühls
im Hoden. Dabei kann man eine Verhärtung im Hoden ertasten. Nicht immer muss
hier dann auch ein maligner (bösartiger) Hodentumor vorliegen. Auch andere
Erkrankungen des Hodens können hier ursächlich sein.
Diagnostik des Hodentumors
Bei klinischem Verdacht auf einen
bösartigen Hodentumor durch die Palpation (Tastuntersuchung) wird die
Sonographie (Ultraschalluntersuchung) als orientierende Diagnostik
durchgeführt. Zeigen sich hier Auffälligkeiten, müssen Röntgenuntersuchungen
des Brustkorbs, und des gesamten Bauchraumes als auch Blutuntersuchungen
(insbesondere Untersuchungen der Tumormarker für den Hoden), durchgeführt
werden.
Tumormarker des Hodens sind:
- Alpha-Fetoprotein (AFP),
- humanes Choriongonadotropin (ß-HCG),
- Laktatdehydrogenase (LDH).
Ist der klinische Verdacht des Bestehens eines bösartigen Hodentumors gegeben, so muß eine operative Freilegung von der Leiste (inguinal) her erfolgen, um eine feingewebliche Klärung der Diagnose zu ermöglichen. Bei der Operation handelt es sich nicht um keine Notfalloperation, sie sollte jedoch so schnell wie möglich erfolgen.
Die Operation des Hodentumors
Es wird ein
Hautschnitt im Bereich der Leiste durchgeführt und der Hoden aus dem Hodensack
in das Operationsgebiet verbracht. Der Hoden wird dann, nach entsprechender
Gewebeentnahme, histologisch während der Operation untersucht (sogenannte
Schnellschnitt-Untersuchung). Handelt es sich um einen bösartigen (malignen)
Hodentumor, wird der Hoden und der Samenstranges entfernt. Ist bereits durch die
klinische Untersuchung oder den intraoperativen Befund sichergestellt, dass es
sich um einen Tumor handelt, so kann auf die Schnellschnittuntersuchung
verzichtet werden. Während des
Eingriffs kann auf Wunsch eine Hodenprothese eingesetzt werden; diese Prothese
unterscheidet sich äußerlich fast nicht von der ursprünglichen Form des Hodens.
Die feingewebliche Untersuchung
Das
Präparat wird vom Pathologen genauestens unter dem Mikroskop untersucht.
Grundsätzlich werden die Tumore des Hodens in zwei Gruppen eingeteilt:
seminomatöse Hodentumore und nicht-seminomatöse Hodentumore.
Weiterführende Diagnostik
Nach der
Bestätigung eines malignen Hodentumors erfolgt eine computertomographische
Untersuchung vom Bauchraum und Brustraum erfolgen (CT Thorax, Abdomen,
Becken).
Therapie des malignen Hodentumors
Die Therapie des Hodentumors erfolgt
nach der pathologischen Diagnose und nach den Staginguntersuchungen (CT
Abdomen, Becken, Thorax), sowie Höhe der Tumormarker. Es werden verschiedene
Stadien des malignen Hodentumors klassifiziert, nach denen die Therapie
ausgerichtet wird.
Die
Urologische Klinik bietet das gesamte Spektrum der Diagnostik und Therapie der
Hodentumorerkrankungen an. Im Falle einer notwendigen Chemotherapie wird diese
Therapie in Zusammenarbeit mit dem Onkologischen Tagestherapiezentrum durchgeführt.
Gutartige Erkrankungen
Gutartige Prostatavergößerung
Für die operative Behandlung der
gutartigen Prostatavergrößerung bieten wir folgende Verfahren an:
- Das Ausschneiden mittels elektrischer Schlinge, die sogenannte transurethrale Resektion, TUR-Prostata), deren langfristiger Erfolg sehr gut belegt ist.
- Die Entkernung einem Laser, die sogenannte Laserenukleation. Hier kommt ein Holmium-Laser der neuesten Generation zum Einsatz und wir verfügen mit dieser Technik über eine große Erfahrung.
- Das Verdampfen des Gewebes mit dem Greenlight-Laser.
- Bei besonders ausgeprägter Vergrößerung besteht zudem die Möglichkeit der roboter-assistierten minimal-invasiven Operation mit dem da-Vinci System als Alternative zur offenen Operation.
Weitere Informationen zur gutartigen Prostatavergrößerung
Das Organ
Die Prostata (= Vorsteherdrüse) ist ein
drüsiges Organ, das beim Mann zwischen Harnblase und Harnröhrenschließmuskel
liegt. Sie umschließt die Harnröhre und ist beim jungen, erwachsenen Mann etwa
so groß wie eine Kastanie, d.h. sie hat ein Volumen von etwa 20 ml. Durch den
Einfluss der männlichen Geschlechtshormone kommt es bei jedem Mann zu einer
Größenzunahme der Prostata. Dabei kann die Prostata ein Volumen von über 100 ml
erreichen. Dadurch kann die Prostata die Harnröhre zusammendrücken und somit
einen erhöhten Ausflusswiderstand für den Urin erzeugen, der durch die in der
Prostata liegenden Harnröhre nach außen fließen muss.
Die Beschwerden
Typische Beschwerden die durch die
gutartige Vergrößerung der Prostata entstehen:
- Erschwertes Wasserlassen,
- abgeschwächter Harnstrahl,
- häufiges Wasserlassen,
- häufiges nächtliches Wasserlassen,
- plötzlich auftretender, zwanghafter Harndrang, gelegentlich mit unkontrolliertem Harnverlust (Harninkontinenz),
- Restharnbildung oder Restharngefühl.
Diese Beschwerden können einzeln oder in Kombination miteinander auftreten. Dabei spielt die Größe der Prostata interessanterweise keine Rolle für die Häufigkeit oder die Heftigkeit der Beschwerden (d.h. dass z.B. eine Prostata mit einem Volumen von 50 ml den Harnstrahl stärker abschwächen kann, als eine Prostata mit einem Volumen von 150 ml, aber auch umgekehrt).
Die Behandlung
Die
Behandlung der
gutartigen Prostatavergrößerung richtet sich vor allem nach dem subjektiven
Beschwerde-Empfinden (und damit der Einschränkung seiner Lebensqualität) des
einzelnen betroffenen Patienten und muss immer im Einzelfall im Gespräch
zwischen Arzt und Patient entschieden werden. Es gibt mehrere zwingende
medizinische Gründe für eine Behandlung. Dies ist die längerfristige Bildung
von höheren Restharnmengen, da die Blase dadurch langfristig überdehnt werden
kann. Dadurch verliert diese mit der Zeit ihre Fähigkeit, sich aktiv
zusammenzuziehen und somit den Urin zu entleeren. Diese Unfähigkeit, Urin zu
entleeren bleibt im ungünstigsten Fall dann auch nach einer erfolgreichen
Behandlung der Prostatavergrößerung durch Senkung des Ausflusswiderstandes
bestehen. Weitere zwingende Gründe für eine Behandlung sind wiederkehrende
Harnwegsinfekte, Blut im Urin, Blasensteine und der Harnaufstau mit
Nierenversagen.
Medikamente
Medikamente,
die zur Verfügung stehen unterteilen sich in verschiene Substanzklassen:
- Pflanzliche BPH-Medikamente: werden zur Vorbeugung und zur Behandlung eingesetzt. Sie wirken durch unterschiedliche Mechanismen. Ihre Wirksamkeit wurde für einige, jedoch nicht für alle pflanzlichen BPH-Medikamente in Studien nachgewiesen. Pflanzliche Medikamente stehen in der Regel am Anfang der Behandlung, wenn die Beschwerden noch gering und wenig belastend sind.
- Sogenannte alpha-Blocker: senken den Ausflusswiderstand (sofortiger Wirkungseintritt).
- Sogenannte 5-alpha-Reduktase-Hemmer: verkleinern das Prostata-Volumen (Wirkungseintritt verzögert).
- Weitere Substanzklassen: Anticholinergika und PDE-Inhibitoren
Operative
Behandlung
Für die operative Behandlung werden
eine Reihe von Verfahren eingesetzt, wobei unter anderem die Größe der Prostata
für die richtige Auswahl entscheidend ist.
Goldener Standard ist bis heute zweifellos
die „TransUrethraleElektro Resektion der
Prostata“ (TURP = Abtragung von Prostatagewebe durch die
Harnröhre). Hierbei geht der Operateur unter Narkose mit einem Sicht-Instrument
in die Harnröhre ein, erreicht auf diesem Wege die Prostata und kann mit einer elektrischen
Schlinge das vermehrte Prostatagewebe abtragen.
In unserer Klinik wird die neueste
technische Entwicklung der TUR-P, die sogenannte bipolare Resektion eingesetzt. Hierbei
wird, anders als in der Vergangenheit, eine Kochsalzlösung (vergleichbar dem
Kochsalzgehalt des Blutes) zur Spülung eingesetzt, so dass es hier auch bei
länger dauernden Operationen keine wesentlichen Blutsalzverschiebungen mehr
drohen. Außerdem kann der eingesetzte Strom über das Gerät abfließen, so dass
auch bei Patienten mit Herzschrittmachern
oder implantierten Defibrillatoren
sicher operiert werden kann.
Für größere Prostataadenome setzen wir
mit großer operativer Erfahrung die sogenannte Holmium-Laserenukleation ein. Hier wird ebenfalls über die
Harnröhre unter Narkose die Prostata innerlich mit einem Laserstrahl entkernt
und anschliessend das Gewebe mit einem speziellen Instrumentarium zerkleinert
und abgesaugt.
Ein
weiteres Laserverfahren um das überschüssige Prostatagewebe zu entfernen
besteht in der „Verdampfung“ des Gewebes mit dem Laser. Der bekannteste und am
häufigsten eingesetzte Laser ist der „Greenlight-Laser“. Unsere Klinik
besitzt mit dem XPS 180 Watt das modernste Greenlight-Laser-System. Auch bei
diesem Verfahren gelangt man über die Harnröhre an die Prostata, wo das Gewebe,
durch die gezielte Abgabe der Energie des Lasers, verdampft wird. Ein
wesentlicher Vorteil dieses Verfahrens besteht unter anderem in dem geringeren Blutungsrisiko, so dass die
Greenlight-Laservaporisation vor allem bei Patienten, welche auf blutverdünnende Medikamente wie
Marcumar, Xarelto, Eliquis, etc. angewiesen sind, eingesetzt – ohne, dass diese
Medikamente pausiert werden müssen. Somit besteht ein optimaler Schutz vor
Blutgerinnselbildung während der Operation, bei gleichzeitig minimalem
Blutungsrisiko.
Nur noch in seltenen Fällen, bei einer
sehr stark vergrößerten Vorsteherdrüse, muss die Prostata über einen
Unterbauchschnitt und die Eröffnung der Harnblase manuell ausgeschält werden.
Dieses Verfahren wird „suprapubische Adenomenukleation“ genannt. Bei diesem
Operationsverfahren beträgt der stationäre Aufenthalt 5-7 Tage. Als Alternative
hierzu führen wir die roboter-assistierte dA-Vinci
Adenomenukleation durch, welche durch einen deutlich geringeren
Blutverlust, weniger Schmerzen und eine kürzere Krankenhausaufenthaltsdauer
Vorteile aufweist.
Empfehlungen
für die Zeit nach der Operation
Unabhängig vom Operationsverfahren
wird der Urin am Ende der Operation für wenige Tage über einen
Blasendauerkatheter abgeleitet und mindestens in den ersten 24 h wird die Blase
über den einliegenden Katheter mit einer Kochsalz-Lösung gespült, so dass
Blutgerinnsel in der Blase entfernt werden können.
In den ersten beiden Wochen nach
der Operation, sollten Sie sich körperlich wenig belasten und nach und nach
können sportliche Aktivitäten wiederaufgenommen werden. Wegen der inneren
Wunde, welche sich innerlich oberhalb der Dammregion befindet, sollte für die
nächsten 6 Wochen hierauf kein übermäßiger Druck auf diese Region ausgeübt
werden. Daher empfehlen wir Ihnen für 6 Wochen auf Fahrradfahren, Saunagänge,
sowie Sitzbäder zu verzichten.
Harnsteine (Urolithiasis)
Harnsteine
sind kristalline Ablagerungen, die in der Niere entstehen uns sehr starke
Schmerzen hervorrufen können, wenn Sie von der Niere in die Blase wandern. Wenn
dies nicht von alleine schmerzfrei passiert („Spontanabgang“), ist die
operative Entfernung des Steines erforderlich. Unser Behandlungsangebot umfasst
die:
- Einlage einer Harnleiterschiene im Notfall zur akuten Schmerzbeseitigung.
- Extrakorporale Stosswellenlithotrypsie: kontaktlose minimal-invasive Zertrümmerung mittels Stosswellen.
- Harnleiterspiegelung (Ureterorenoskopie): Steinentfernung in Narkose mit dünnen und flexiblen Instrumenten.
- Perkutane Steintherapie: Steinentfernung über einen Zugang über die Haut in Narkose mittels miniaturisierter Instrumente.
- Stoffwechselabklärung und Ernährungsberatung bei wiederkehrenden Steinen.
Weitere Informationen zu den Harnsteinen
Definition und Häufigkeit
Unter Harnsteinen versteht man alle im
Harntrakt vorkommenden Steine – Nierensteine (Nephrolithiasis), Harnleitersteine
(Ureterolithiasis), und Blasensteine. Während Blasensteine meist durch eine
Entleerungsstörung der Harnblase bedingt sind (z. B. Prostatavergrößerung bei
Männern) und somit durch Beheben der Ursache gut behandelt werden können, sind
die Ursachen für Nierensteine häufig vielfältiger und komplexer. Neben
angeborenen Stoffwechselstörungen und anatomischen Veränderungen der Harnwege
stellen Wohlstandserkrankungen wie das metabolische Syndrom (Übergewicht,
Bluthochdruck, erhöhte Blutfette, erhöhter Blutzucker) die zahlenmäßig größten
Risikofaktoren für das Entstehen von Steinen dar. Die Veränderung von Lebens-
und Ernährungsgewohnheiten hat zu einem rasanten Anstieg der
Harnsteinerkrankung in den letzten Jahrzehnten in den Industrienationen geführt.
In Deutschland hatte etwa jeder 20ste Bürger (4,7 %) in seinem Leben bereits
einen oder mehrere Harnsteine. Damit ist das Harnsteinleiden eine
Volkskrankheit. Bei Menschen, die bereits einen oder mehrere Steine hatten,
steigt das Risiko erneut ein Steinleiden zu entwickeln auf 40 – 50 %.
Entstehung und Beschwerden
Harnsteine entstehen, wenn Mineralsalze,
die normalerweise im Urin gelöst sind, eine so hohe Konzentration erreichen,
dass sie nicht mehr gelöst sind, sondern als Kristalle ausfällen. Dann bilden
sich – häufig über Monate oder Jahre unbemerkt – Harnsteine. Diese können in
der Niere lange Zeit bestehen/wachsen ohne dass man etwas davon merkt. In der
Regel verursachen Steine erst dann Schmerzen, wenn sie aus der Niere in den
Harnleiter (die Verbindung zwischen Niere und Blase) abgehen. Im Harnleiter
führt ein Stein dann meist zu einer Harnstauung, was die typischen
Nierenkoliken auslöst.
Diagnostik
Eine akute Nierenkolik verursacht
heftigste Schmerzen. Ihr niedergelassener Urologe oder der diensthabende
Urologe in der Notfallambulanz wird Ihnen in dieser Situation zunächst ein
stark wirksames Schmerzmittel (oder auch eine Kombination mehrerer
Schmerzmittel) geben um die akute Schmerzsituation zu beheben. Im weiteren
Verlauf erfolgen in der Regel eine Ultraschalluntersuchung des Harntrakts und
eine Urinuntersuchung. Sollte sich dabei der Verdacht auf einen Harnstein bestätigen,
wird eine weitere Bildgebung veranlasst um Größe, Anzahl und Lage des Steins/der Steine festzustellen. Dies wird meist mittels Computertomographie des
Bauchraums untersucht. Hierzu gibt es spezielle Programme (sog. low dose CT),
die es möglich machen die Belastung mit schädlicher Röntgenstrahlung so gering
wie möglich zu halten und trotzdem mit 90 -100 %iger Sicherheit Steine
nachzuweisen bzw. auszuschließen.
Alternativ zur Computertomographie gibt es auch die Möglichkeit mittels
konventioneller Röntgenaufnahmen nach Kontrastmittelgabe über eine Vene (sog.
Ausscheidungsurogramm oder IVP) den Harntrakt darzustellen. Diese Methode ist
weniger zuverlässig, was den Steinnachweis bzw. -ausschluss angeht und die Gabe
von Kontrastmittel kann in sehr seltenen Fällen zu einer allergischen Reaktion
führen. Daher wird diese Methode nur noch selten angewendet.
Therapie
Nierensteine, die Ihnen keine
Beschwerden bereiten, müssen häufig nicht aktiv behandelt werden. Oft reichen
regelmäßige Kontrolluntersuchungen aus. Wann eine Behandlung sinnvoll ist, wird
Ihr Urologe mit Ihnen besprechen. Bis zu einer gewissen Größe (ca. 5 mm) haben
Harnsteine gute Chancen von selbst spontan abzugehen. Bei kleinen spontan
abgangsfähigen Harnleitersteinen, die Ihnen Schmerzen bereiten, wird Ihr
Urologe Sie engmaschig untersuchen und Ihnen Medikamente verschreiben, die
Ihnen zum einen Schmerzerleichterung bringen, zum anderen den Steinabgang
beschleunigen können. Insgesamt gehen bis zu 80 % der Steine spontan ab. Sollte
doch eine operative Therapie notwendig werden, bieten wir Ihnen alle gängigen
modernen Methoden zur Steinsanierung an. Welche Therapie die für Sie richtige
ist wird Ihr Urologe bzw. ein Arzt unserer Abteilung ausführlich mit Ihnen
besprechen. Im Folgenden können Sie sich einen Überblick über die verschiedenen
Therapieoptionen verschaffen.
Stoßwellentherapie (extrakorporale Stoßwellenlithotripsie;
ESWL)
Bei der extrakorporalen
Stoßwellenlithotripsie (ESWL) handelt es sich um eine Zertrümmerung der Steine
von außen durch Stoßwellen. Dadurch werden größere Steine in viele kleine
Fragmente zerkleinert, die dann spontan abgehen können. Es ist kein Schnitt
oder Einbringen von Instrumenten in den Körper notwendig. Die ESWL ist ein sehr
schonendes und nebenwirkungsarmes Verfahren der Steinbehandlung. Es wird in der
Regel ambulant durchgeführt. Während der Behandlung verabreicht Ihnen der behandelnde
Arzt in der Regel ein Schmerzmedikament, wodurch die Behandlung sehr gut
verträglich ist. Eine Narkose ist meist nicht erforderlich. Die Ortung und
Einstellung des Steins erfolgt meist über Ultraschall-, seltener über
Röntgenortung, sodass meist auf den Einsatz von Röntgenstrahlung verzichtet
werden kann. Häufig sind allerdings mehrere Behandlungen notwendig um eine
Steinfreiheit zu erzielen. Die ESWL kann sowohl zur Behandlung von Nieren- als
auch Harnleitersteinen eingesetzt werden. Einschränkungen ergeben durch die
Steingröße.
Harnleiter- /Nierenspiegelung
(Ureterorenoskopie; URS)
Bei der Harnleiterspiegelung geht man
mit einem dünnen Instrument über die Harnröhre und die Harnblase in den
Harnleiter. Das Instrument ist mit einer Lichtquelle und mit einer Kamera
ausgestattet, sodass man den kompletten Harnleiter, sowie die Niere über ein
hochauflösendes Bild beurteilen kann. Den Harnleiter beurteilt man in der Regel
mit einem starren, die Niere mit einem flexiblen Instrument. Die Instrumente verfügen
über Arbeitskanäle, über die man dünne Körbchen oder Zangen einführen und unter
Sicht Steine entfernen kann. Sollte ein Stein zu groß sein um ihn komplett zu
entfernen, wird er unter Sicht mit einem Laser zerkleinert und die einzelnen
Fragmente mittels Steinfangkörbchen oder Fasszange entfernt. Bei der URS nutzt
man die Harnröhre als natürlichen Zugangsweg zum Harntrakt. Somit ist kein
Schnitt von außen notwendig. Alle Operationsschritte werden unter Kamerasicht
durchgeführt. Dies macht die URS zu einem sehr schonenden und risikoarmen
Eingriff. Die URS wird in Vollnarkose durchgeführt um eine vollständige
Schmerzfreiheit zu gewährleisten. Der Eingriff dauert meist zwischen 30 und 60
Minuten, bei sehr großen Nierensteinen länger. Neben der Steintherapie eignet
sich die URS auch zur Diagnostik von Veränderungen (Engstellen, Tumoren) des
oberen Harntraktes.
In unserer Abteilung werden jährlich über 300 Ureterorenoskopien durchgeführt,
sodass wir neben modernster technischer Ausstattung auch über eine sehr große
Expertise verfügen.
Percutane Nephrolithotomie
(PCNL/Mini-PCNL)
Die PCNL ist eine Methode zur
Steinentfernung von außen, die sich vor allem für größere Nierensteine eignet.
Unter kombinierter Bildgebung mittels Ultraschall- und Röntgen wird zunächst
von außen ein Zugangsweg in das Hohlsystem etabliert. Über diesen gelangt man
mit einem Instrument, das mit einer Kamera ausgestattet ist, zum Stein. Wenn
notwendig können die Steine mit einem Laser oder Ultraschall zerkleinert und
die Fragmente entfernt werden.
In den letzten Jahren wurde diese Technik immer weiterentwickelt. Ein Ergebnis
dieser Entwicklung ist die Mini-PCNL. Diese Technik ermöglicht
einen wesentlich kleineren Schnitt und dünnere Instrumente. Die Steine werden
mit einem Laser „zerstäubt“ und der Steinstaub automatisch über das Instrument
aus der Niere gespült. Durch das passive Ausspülen kann in aller Regel auf die
Verwendung von Fasszangen o. ä. verzichtet werden, was die Mini-PCNL zu einem
sehr schonenden und minimalinvasiven Verfahren macht.
Nach der Operation wird in aller Regel ein sog. Nephrostomiekatheter (Katheter
aus der Niere nach außen) eingelegt. Nach Abklemmen und der Überprüfung ob der
Urin auf dem natürlichen Weg über den Harnleiter in die Blase abläuft, wird dieser
wenige Tage nach der Operation wieder entfernt, sodass Sie im Normalfall nach
einem Aufenthalt von 2–5 Tagen ohne Katheter oder andere Schläuche entlassen
werden können.
Metaphylaxe (erneutes Auftreten von
Harnsteinen vermeiden oder verzögern)
Bei wiederholtem Auftreten von
Harnsteinen (z.B. bei Menschenmit einer genetischen Anlage für die Ausbildung
von Harnsteinen) kann es sinnvoll sein, eine sogenannte metabolische
Steinabklärung durchzuführen, um die Ursache des Steinleidens herauszufinden
und soweit möglich, medikamentös der Neubildung von Steinmaterial
entgegenzuwirken. Eine wichtige
Maßnahme nach der Steinentfernung ist die Harnsteinanalyse. Nach Kenntnis der
chemischen Zusammensetzung des Harnsteins kann eine Beratung hinsichtlich der Prävention
erfolgen. Bei allen Steinzusammensetzungen ist eine ausgewogene Ernährung,
Abbau von Übergewicht, körperliche Bewegung und regelmäßiges, ausreichendes
Trinken empfohlen.
Unwillkürlicher Urinverlust (Harninkontinenz)
Was bedeutet Harninkontinenz?
Blasenschrittmacher
Inkontinenz ist die Unfähigkeit des Körpers, den
Blaseninhalt sicher zu speichern und selbst zu bestimmen, wann und wo er
entleert werden soll. Ein unwillkürlicher Urinverlust ist die Folge.
Noch heute stellt das Vorliegen einer
Inkontinenz oft ein Tabuthema für den Betroffenen dar, obwohl häufig sehr
einfache und effiziente Therapiemöglichkeiten bestehen, welche zu einer Heilung
oder zumindest deutlichen Verbesserung der Beschwerden führen. Wir bieten
für Frauen und Männer alle etablierten operative Therapiemöglichkeiten an.
Diese sind:
- Bandplastiken zur Behandlung der Belastungsharninkontinenz,
- Operationen zur Behebung der Blasensenkung mit dem OP-System da Vinci,
- Künstliche Schliesmuskel,
- Blasenschrittmacher.
Harninkontinenz bei Frauen
Was bedeutet Harninkontinenz?
Eine Harninkontinenz, also ein
unfreiwilliger Urinverlust, tritt bei Frauen häufig auf. Ab einem Alter von 70
Jahren leidet etwa jede dritte Frau an einer Harninkontinenz. Junge Frauen
können jedoch genauso betroffen sein. Der
besondere Aufbau des weiblichen Beckens macht die Geburt eines Kindes möglich.
Gleichzeitig bildet er bezüglich der Urinkontrolle einen Schwachpunkt und ist
dafür verantwortlich, dass Frauen zwei- bis viermal so häufig über einen
unkontrollierten Urinverlust berichten wie Männer. Leider ist diese Erkrankung
für viele Betroffene immer noch ein Tabu-Thema. Dabei kann oft durch einfache
Maßnahmen eine Besserung erwirkt werden, wobei Operation immer der letzte
Schritt bei den Behandlungsmöglichkeiten ist.
Welche Untersuchungsmöglichkeiten stehen zur Abklärung einer Inkontinenz
zur Verfügung?
Die Abklärung einer Inkontinenz sollte,
wie oben erwähnt, speziell geschulten Ärzten vorbehalten sein, insbesondere um
falsche bzw. verzögerte Therapieoptionen zu vermeiden.
Grundlegende Untersuchungsverfahren
sind:
- Ausführliche Anamneseerhebung (Krankengeschichte),
- Körperliche Untersuchung einschließlich einer Inspektion des Genitals,
- Urinuntersuchung,
- Ultraschalluntersuchung der Nieren, der Blase, des Restharns, ggf. ein vaginaler und/oder rektaler Ultraschall,
- Harnflussmessung.
Erweiterte Untersuchungsmethoden stehen
bei speziellen Fragestellungen zur Verfügung:
- Harnblasenspiegelung,
- Urodynamik (Blasendruckmessung),
- Röntgendarstellung der Blase, des Enddarms und der Scheide (Kolpocystorectogramm),
- Kernspintomographie der Beckenorgane.
Welche Formen der Harninkontinenz gibt es, wie können diese therapiert
werden?
Belastungsinkontinenz (= "Stressinkontinenz")
Diese sehr häufig vorliegende
Inkontinenzform zeichnet sich in der Regel durch einen Urinverlust beim Heben,
Husten, Niesen oder Lachen aus. Der Urin geht oft in Spritzern ab, da der
Verschlussmechanismus der Harnröhre geschädigt ist. Ursache ist meist eine
Beckenbodenschwäche durch Schwangerschaft, Geburten oder hormonelle
Umstellungen in den Wechseljahren.
Die Möglichkeiten der Therapie sind:
- Beckenbodengymnastik,
- Elektrostimulation der Beckenbodenmuskulatur,
- Einsatz von Pessaren bei Frauen (meist nur eine vorübergehende Lösung),
- Medikamente (z.B. Duloxetin®).
Operative Verfahren bei der Frau:
- Bandplastiken (TVT® = transvaginales spannungsfreies Band/ TOT® = transobturatorisches spannungsfreies Band),
- Kolposuspensions-Operationen (z.B. nach Bruch).
In unserer Klinik werden alle gängigen und wissenschaftlich belegten konservativen als auch operativen Therapiemöglichkeiten angeboten.
Dranginkontinenz
Diese Art
von Inkontinenz ist charakterisiert durch einen überfallartig auftretenden
Harndrang, oft so stark dass die Toilette nicht mehr rechtzeitig erreicht
werden kann. Der Urinverlust erfolgt dann häufig schwallartig. Weitere
Begleitsymptome können häufiges Wasserlassen, sowie vermehrtes nächtliches
Wasserlassen sein. Therapiert werden kann diese Form der Harninkontinenz meist
sehr einfach und effizient durch geeignete Medikamente.
Mischinkontinenz
Belastungs-
und Dranginkontinenz können auch gemeinsam auftreten. Auch hier ist eine
fachurologische Beurteilung der Inkontinenzproblematik sinnvoll, um eine
zielgerichtete Therapie einleiten zu können. Häufig wird hier eine operative
Behandlung mit einer medikamentösen Therapie kombiniert, teilweise kann jedoch
die Drangkomponente durch eine Bandplastik, welche den Halteapparat der
Harnröhre rekonstruiert, gemindert werden.
Harninkontinenz bei Männern
Welche Untersuchungsmöglichkeiten stehen zur Abklärung einer Inkontinenz
zur Verfügung?
Grundlegende Untersuchungsverfahren
sind:
- Ausführliche Anamneseerhebung,
- körperliche Untersuchung einschließlich einer Inspektion des Genitals,
- Urinuntersuchung,
- Ultraschalluntersuchung der Nieren, der Blase, des Restharns, ggf. rektale Ultraschallmessung,
- Harnflussmessung.
Erweiterte Untersuchungsmethoden stehen
bei speziellen Fragestellungen zur Verfügung:
- Harnblasenspiegelung,
- Urodynamik (Blasendruckmessung),
- Röntgendarstellung der Blase,
- Kernspintomographie der Beckenorgane.
Welche Formen der Harninkontinenz gibt es, wie können diese therapiert
werden?
Belastungsinkontinenz (= "Stressinkontinenz")
Diese sehr häufig vorliegende
Inkontinenzform zeichnet sich in der Regel durch einen Urinverlust beim Heben,
Husten, Niesen oder Lachen aus. Der Urin geht oft in Spritzern ab, da der
Verschlussmechanismus der Harnröhre geschädigt ist. Ursache beim Mann ist meist
Folge einer vorangegangenen Prostataoperation (z.B. „radikale Prostatektomie“)
bei der der Harnröhrenschließmuskel in Folge der Operation nicht mehr vollständig
die Harnröhre verschließt. Diesbezüglich stehen heutzutage sehr effiziente
Therapiemöglichkeiten zur Verfügung, die sich von konservativen
Heilungsverfahren (Beckenbodengymnastik, Medikamente) bis hin zu operativen
Maßnahmen mit dem Einsetzen eines künstlichen Schließmuskels (artifizieller
Sphinkter) erstrecken.
Die Möglichkeiten der Therapie sind:
- Beckenbodengymnastik,
- Elektrostimulation der Beckenbodenmuskulatur,
- Medikamente (z.B.
Duloxetin®).
Operative Verfahren beim Mann:
- Bandplastiken (Advance®-Band, Argus®-Band),
- Implantation eines künstlichen Schließmuskels (artifizieller Sphinkter(AMS800).
In unserer Klinik werden alle gängigen und wissenschaftlich belegten konservativen als auch operativen Therapiemöglichkeiten angeboten.
Überlaufinkontinenz
Ein
unwillkürlicher Urinverlust bei voller Blase wird als Überlaufinkontinenz
bezeichnet. Die Hauptursache ist hierbei die gutartige Vergrößerung der
Prostata, aber auch eine Zuckerkrankheit oder Nervenerkrankungen können zu
einer Überlaufinkontinenz führen. Um Spätfolgen wie Harnwegsinfektionen oder
Nierenfunktionseinschränkungen bzw. Nierenversagen vorzubeugen, wird auch hier
die Vorstellung beim Facharzt dringend empfohlen. Häufig muss die Ursache, z.B.
bei einer Prostatavergrößerung, durch eine Katheterableitung der Blase oder
eine Operation (z.B. TUR-P) therapiert werden.
Neurogene Blasenspeicher- und entleerungsstörung
Die
Neurourologie beschäftigt sich mit den urologischen Folgen von neurologischen
Erkrankungen, wie Schlaganfall, multiple Sklerose (Encephalitis disseminata),
Morbus Parkinson, Diabetes mellitus, Querschnittverletzungen, Spina bifida
(Myelomeningocele), Operationen im Beckenbereich und vieles mehr. Die normale
Blasenfunktion besteht in der Speicherung von Urin. Dies geschieht im
Normalfall ohne wesentliche Druckerhöhungen während des Speichervorganges,
sowie der koordinierten, restharnfreien Blasenentleerung. Für dieses komplexe
Zusammenspiel ist eine komplizierte Nervenversorgung der Blase nötig. Wird
dieses System an einer Stelle geschädigt, wie zum Beispiel durch eine
Querschnittverletzung im Bereich des Rückenmarks, so hat dies Auswirkungen auf
die Blasenfunktion. Leider gehen hiermit nicht nur Blasenentleerungsstörungen
oder Inkontinenz einher, häufig können sich langfristig auch Organschäden, bis
hin zur Niereninsuffizienz ausbilden. Aus diesem Grund ist es wichtig, dass
Blasenfunktionsstörungen genau untersucht bzw. im Verlauf regelmäßig
kontrolliert werden. Hierfür stehen verschiedenen Untersuchungsinstrumente zur
Verfügung:
- An erster Stelle steht immer das direkte Gespräch und meist ist es sinnvoll im Vorfeld für einige Tage ein Miktionstagebuch zu führen, in dem vermerkt wird, wann wie viel getrunken wurde und wann wie viel Urin gelassen wurde.
- Im Weiteren werden Harnstrahlmessungen, häufig ergänzt durch eine Elektromyographie des Beckenbodens, mit anschliessenden sonografischen Restharnbestimmungen durchgeführt.
- Um die Blasenentleerung und insbesondere die Druckverhältnisse bei Blasenentleerung zu beurteilen, wird die Blase mit einem dünnen Mess-katheter über die Harnröhre mit einem Röntgenkontrastmittel gefüllt und später die Blasenentleerung mittels Röntgendurchleuchtung und simultaner Druck- und Harnflussdokumentation ermittelt (sogenannte Video-Urodynamik).
- Je nach Fragestellung werden noch zusätzliche Provokationstests der Blase durchgeführt, um die Diagnose stellen und eine gezielte Therapie einleiten zu können.
Aus diesen
Untersuchungsbefunden lassen sich Rückschlüsse auf die Schädigung der
Nervenversorgung der Blase ziehen und individuelle Behandlungskonzepte
erstellen. Es kann
notwendig sein, die Blase mit Medikamenten ruhigzustellen (sogenannte
Anticholinergika-Medikamente welche den Blasenmuskel gezielt, für die Dauer der
Medikamenteneinnahme, lähmen) und parallel einen regelmässigen (in der Regel
4-6 x täglich), sterilen Einmalkatheterismus durchzuführen. Bei
Unverträglichkeiten oder Kontraindikationen für diese Anticholinergika (z.B.
Engwinkelglaukom – spezielle Form des grünen Stares) kann die Blase mit
transurethralen Botox®-Injektionen in den Blasenmuskel (Detrusor)
ruhiggestellt werden. Diese Wirkung der Behandlung mit Botulinumtoxin hält im
Mittel 6-9 Monate an, bevor sie wiederholt werden muss. Bei diesen
oft sehr komplexen Krankheitsbildern ist eine engmaschige und regelmäßige
fachurologische Mitbetreuung zu empfehlen. Durch spezielle Diagnostik (wie z.B.
Blasendruckmessungen (Urodynamik) und Röntgenkontrastmitteluntersuchungen der
Nieren und Blase) und rechtzeitige Therapie lassen sich heutzutage
schwerwiegende Spätschäden vermeiden.
Verengung der Harnröhre
Harnröhrenverengung
Bei der
Entscheidung über die Art der Behandlung einer Harnröhrenenge ist die Lage und
Länge der Engstelle von besonderer Bedeutung.
Folgende Operationstechniken werden von uns durchgeführt:
- Harnröhrenschlitzung unter Sicht,
- Harnröhrenplastik durch End-zu-End Anastomosierung oder Ersatz mittels Mundschleimhaut.
Weitere Informationen zum Thema Harnröhrenenge
Anatomie
Mann: Die männliche Harnröhre ist etwa 20 bis
25 cm lang. Man unterscheidet mehrere Abschnitte. Direkt nach der inneren
Harnblasenöffnung (Ostium urethrae internus) schließt sich die prostatische
Harnröhre an (Pars prostatica ). Sie misst 3 bis 3,5 cm und hier münden die
Samenspritzkanälchen (Ductus ejaculatorii) aus den Samenbläschen und
Samenleitern auf dem Samenhügel (Colliculus seminalis). Unterhalb der
prostatischen Harnröhre bildet sich der willkürliche Blasenschließmuskel
(Musculus spincter urethrae) aus, man bezeichnet diesen Abschnitt als membranösen
Anteil der Harnröhre (Pars membranacea ). Der folgende Abschnitt ist etwas
erweitert und wird als bulbäre Harnröhre bezeichnet, hier münden nochmals
kleinere Drüsengänge die im Rahmen der sexuellen Aktivität Sekret in die
Harnröhre abgeben. Nun schließt sich der längste Teil der männlichen Harnröhre
an, die penile Harnröhre. Sie endet in der äußeren Harnröhrenmündung (Ostium
urethrae externus), welche im Normalfall ein vertikal gestellter Schlitz ist.
Die prostatische Harnröhre ist mit
Urothel ausgekleidet, einer hochspezialisierten mehrschichtigen Zellage, welche
die gesamten ableitenden Harnwege auskleidet. Nahezu der gesamte Rest der
Harnöhre, bis kurz vor der äußeren Mündung, ist mit einer unspezifischen
mehrlagigen Zellschicht bedeckt, die durch prismatisch aufgerichtete Zellen
imponiert. Das äußere Ende der Harnöhre ist schließlich mit einer ebenfalls
mehrlagigen Schicht von flachen Zellen ausgekleidet.
Frau: Die weibliche Hanröhre misst 2,5 bis 4
cm. Direkt im Anschluss an die innere Harnröhrenöffnung findet sich der
willkürliche Blasenschließmuskel. In einem nach oben ziehenden Bogen mündet sie
schließlich in der äußeren Harnröhrenmündung.
Erkrankungen der Harnröhre und ihre Behandlung
Harnröhrenengen
(Strikturen)
Engen der Harnröhre sind in den meisten Fällen erworben und nur selten
angeboren. Sie können einerseits durch Harnröhrenentzündungen und andererseits
durch Verletzungen im Rahmen operativer Eingriffe, Kathetereinlagen,
Blasenspiegelungen und Fremdkörper verursacht werden. Wird eine bestehende
Enge, die den Harnabfluß aus der Blase erschwert, nicht therapiert, kann es
mittelfristig zu Komplikationen kommen. Immer wiederkehrende
Harnwegsinfektionen, Entstehung einer schlaffen Blase mit zunehmenden Harnstau
der Nieren und Einschränkung der Nierenfunktion. Akute Probleme sind
Harnstrahlabschwächung, gehäufter Harndrang mit erschwerter Blasenentleerung,
verlängerte Entleerungszeit, bis hin zum Harnverhalt. Strikturen sind beim Mann
überwiegend in der bulbären Harnröhre lokalisiert, bei Frauen sind
Harnröhrenengen ein seltenes Krankheitsbild.
Primär können die Strikturen durch die Harnröhre hindurch mit oder ohne Sicht
geschlitzt werden (Urethrotomia interna).
Bei sehr kurzstreckigen ringförmigen Verengungen kann der narbige Teil der Harnröhre
durch eine offene Operation ausgeschnitten und die beiden Absetzungsränder
wieder miteinander vereinigt werden (End-zu-End-Anastomosierung).
Bei wiederkehrenden längerstreckigen Strikturen ist es möglich den gesamten
narbigen Anteil zu entfernen, und anschließend mittels Mundschleimhaut, welche
im gleichen operativen Eingriff entnommen wird, einen neuen Harnröhrenabschnitt
aufzubauen und in den Defekt einzunähen (Mundschleimhautplastik).
Harnröhrenengen an der äußeren Harnröhrenmündung (Meatusstenose ) betreffen
beide Geschlechter. Therapeutisch ist eine einfache Schlitzung oder eine kleine
plastische Korrektur durch Ausnähung der Harnröhrenschleimhaut möglich.
Erkrankungen bei Kindern
Kinderurologie
In unserer kinderurologischen
Ambulanz behandeln wir das komplette Spektrum der Kinderurologie. Neben unserer
Sprechstunde findet die stationäre Betreuung unserer Patienten in
Zusammenarbeit mit der Klinik für Kinder und Jugendliche statt. Durch unsere enge Kooperation mit dem
Kinderurologen Dr. Seibold sind wir in der Lage, auch für Kinder mit komplexen
urogenitalen Fehlbildungen, eine kompetente heimatnahe operative Versorgung
anbieten zu können.
Weitere Informationen zu den häufigen
Krankheitsbildern Phimose,
Hodenhochstand, Vesikorenaler
Reflux, Hypospadie
und Epispadie und Harnröhrenklappen finden Sie nachfolgend:
Phimose
Bei der Phimose handelt es sich um eine Verengung der Vorhaut, die verhindert, dass die Vorhaut sich hinter die Eichel streifen lässt. Lässt sich die Vorhaut zwischen dem 4. und 5. Lebensjahr noch nicht zurückstreifen oder beim Auftreten von Vorhautentzündungen sollte die urologische Vorstellung erfolgen. Je nach Ausprägung der Phimose kann zunächst eine Salbenbehandlung versucht werden, bei hochgradiger Verengung oder nach erfolgloser Salbenbehandlung sollte die Circumcision (operative Vorhautentfernung) erfolgen. Dieser Eingriff wird in unserer Klinik nach Zuweisung vom Kinderarzt oder Urologen ambulant durchgeführt.
Hodenhochstand
Beim Hodenhochstand hat der Hoden noch nicht seine natürliche Lage im Hodensack eingenommen. Folgende verschiedene Ausprägungen können vorkommen:
| Kryptorchismus | Der Hoden ist nicht tastbar |
| Leistenhoden | Der Hoden ist in der Leiste tastbar, lässt sich aber nicht in den Hodensack ziehen |
| Gleithoden | Sonderform des Leistenhodens, bei der sich der Hoden in den Hodensack ziehen lässt, aber sofort wieder in die Leiste zurück gleitet. |
| Pendelhoden | Der Hoden befindet sich meist im Hodensack, kann aber auch in die Leiste zurück gleiten. Der Pendelhoden bedarf meist keiner Behandlung. |
Um eine Beeinträchtigung der Zeugungsfähigkeit zu vermeiden sollte die Behandlung im ersten Lebensjahr erfolgen. Bei Verdacht auf einen Hodenhochstand wird zunächst die genaue Lage des Hodens mittels körperlicher und Ultraschalluntersuchung festgestellt. Abhängig von der Ausprägung des Hochstandes und des Alters erfolgt dann die Entscheidung über eine konservative oder operative Therapie.
Vesikorenaler Reflux
Bei vesikorenalem Reflux kommt es zu einem Rückfluss von Urin in den Harnleiter oder die Niere. Bei einer Harnwegsinfektion können dadurch Keime in die Niere gespült werden und dort eine Nierenbeckenentzündung verursachen. Durch wiederholte Nierenbeckenentzündungen kann es zu einem Verlust der Nierenfunktion kommen. Je nach Ausprägung des Refluxes und dem Auftreten von Harnwegsinfekten besteht die Möglichkeit einer konservativen oder einer operativen Therapie.
Hypospadie und Epispadie
Hypospadie
Bei der
Hypospadie handelt es sich um eine Fehlmündung der Harnröhre. Die
Harnröhrenöffnung kann dabei im Bereich der Eichel liegen, im schweren Fällen
aber auch am Penisschaft. Bei der Fehlmündung im Bereich des Penisschaftes,
Verengung der Harnröhrenmündung oder einer Verkrümmung des Penisschaft sollte eine
operative Korrektur erfolgen.
Epispadie
Hier endet die
Harnröhrenmündung am Rücken des Penis, zwischen Eichel und Beckenknochen. In
Einzelfällen kann der gesamte Penis gespalten sein. In einem hohen Prozentsatz
ist die Epispadie mit einer Harninkontinenz vergesellschaftet. Auch hier ist
eine offene operative Korrektur, möglichst vor der Einschulung, nötig.
Harnröhrenklappen
Hintere Harnröhrenklappen
Diese sind beim männlichen Säugling und Neugeborenen die häufigste einengende
Fehlbildung. Es handelt sich um Schleimhautfalten, welche in der prostatischen
Harnröhre lokalisiert sind, und im Rahmen der Blasenentleerung durch einen
Ventilmechanismus die Entleerung erschweren oder sogar unmöglich machen können.
Um schwerwiegende Folgekomplikationen am Harntrakt, bis hin zum Nierenversagen,
zu vermeiden ist eine Behandlung notwendig. Die Therapie besteht in der
Entfernung der Klappen. Je nach Ausprägung und Schweregrad der
Folgeerscheinungen am oberen Harntrakt, kann die Korrektur durch die Harnröhre
hindurch erfolgen oder aber einen offenen chirurgischen Eingriff nötig machen,
vor allem wenn begleitende Fehlbildungen des Urogenitaltraktes vorliegen.
Vordere Harnröhrenklappen
Vordere Harnröhrenklappen sind selten und erschweren ebenfalls die Blasenentleerung.
Die Therapie erfolgt durch transurethrale Verödung der Klappen.
Besondere Operationstechniken
Da Vinci-Operation
Seit Juli 2013 ist das da Vinci-Operationssystem in der urologischen Klinik in Singen im Einsatz. Erfahrene Operateuren setzen diese moderne und schonende Behandlungsmethode bei urologischen Krebserkrankungen und gutartigen Erkrankungen ein:
- Entfernung der Prostata bei Prostatakrebs,
- Entfernung der Niere bei Nierenkrebs,
- organerhaltende Nierenoperation bei Nierenkrebs,Nierenbeckenplastik ,
- Adenomenukleation bei gutartiger Prostatavergrößerung.
Der Einsatz des da Vinci-System bietet für Patienten folgende Vorteile
- Minimal-invasives Vorgehen, d.h. ein maximal schonendes Verfahren,
- geringer Blutverlust,
- weniger Schmerzen nach der Operation,
- schnellere Genesung.
Die Vorteile des da Vinci-Operationssystems stehen allen Patienten unserer Klinik unabhängig vom Versicherungsstatus und ohne Zusatzkosten zur Verfügung.
Operation mit dem da Vinci (Impressionen aus dem Urologie-OP)
Weitere Informationen zur da Vinci-Technologie
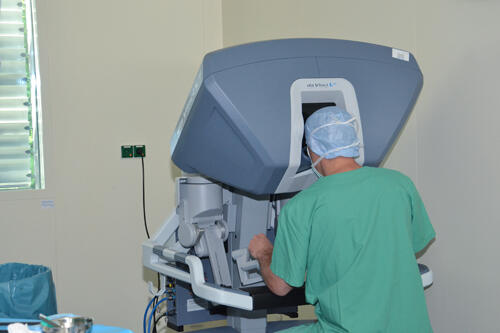
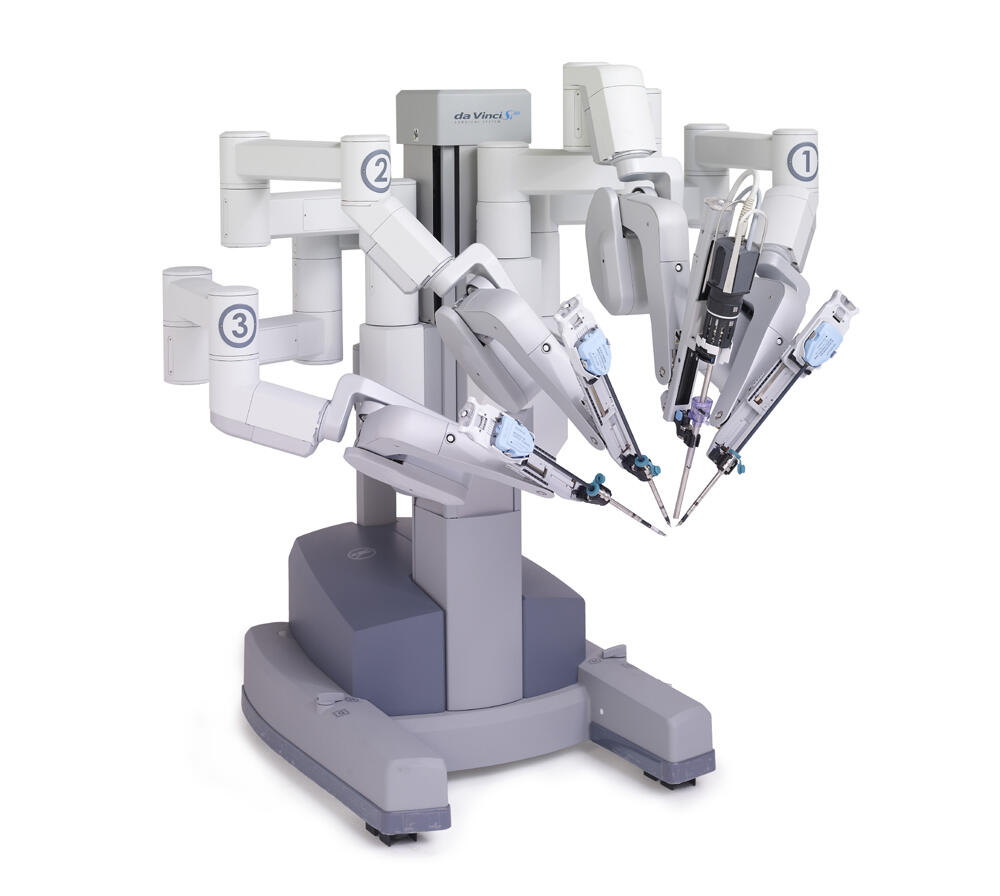
Das da Vinci-Operationssystem besteht aus der Steuerkonsole und den Stativ mit den vier Roboterarmen. Über die Steuer- konsole kann der Operateur die Bewegungen der Roboterarme in Echtzeit millimeter- genau steuern, eigenständige Bewegungen des Roboters sind nicht möglich.
Die Miniaturinstrumente und die Kamera werden wie bei der
konventionellen Bauchspiegelung über winzige Schnitte im Körper des
Patienten platziert. Die innovative Kamera bietet eine dreidimensionale
Sicht und eine bis zu 10-fache Vergrößerung, wodurch sich selbst
kleinste Strukturen wie Nerven und Gefäße im Rahmen der Operation genau
darstellen und präparieren lassen.
![©[2013] Intuitive Surgical, Inc.](/media-glkn/img/Singen/Fachbereiche/Urologie/weblication/wThumbnails/instrument_tip_size_comparison_with_paper-clip_72-14a46b58-924f645a@ll.jpg)
Durch modernste Technik werden unwillkürliche Bewegungen des
Operateurs wie z.B. Händezittern herausgefiltert, was ein noch
präziseres operieren ermöglicht. Zusätzlich besitzen die speziell für
das da Vinci-System entwickelten Instrumente eine Beweglichkeit, die der
konventioneller laparoskopischer Instrumente weit überlegen ist. Durch
diese Innovationen lassen sich auch komplexe Operationen minimal-invasiv
durchführen.
Operationen mit dem Laser
Holmium-Lasereunkleation bei großer Prostata
Die Holmium-Laser-Enukleation der
Prostata (HoLEP) bieten wir als Standardtherapie bei gutartiger
Prostatavergrößerung (BPH) an. Mit diesem Verfahren können auch sehr große
Drüsen über die Harnröhre (d. h. transurethral) behandelt werden, prinzipiell
besteht jedoch keine Größenbeschränkung.
Das besondere Merkmal dieser Technologie
ist die schichtengerechte blutungsarme Präparation zwischen Prostatakapsel und
der vergrößerten Innendrüse, dem sogenannten Adenom. Dieses wird am Ende der
Operation mit einem sogenannten Morcellator ebenfalls über die Harnröhre
zerkleinert und entfernt.
GreenLightLaser
Mit dem GreenLight XPS 180 Watt Laser verfügt die
Klinik über das modernste GreenLight-Lasersystem. Durch die höhere Leistung ist
man in der Lage mehr Prostatagewebe in der gleichen Zeit wie mit anderen Lasern
zu verdampfen, bei gleichbleibend hoher blutstillender Wirkung. Durch die gute
blutstillende Wirkung eignet sich dieses Verfahren besonders für Patienten, die
blutverdünnende Medikamente einnehmen müssen. Im Vergleich mit der
konventionellen TURP kann der Katheter schneller entfernt werden und dadurch
der Krankenhausaufenthalt verkürzt werden.
MRT-fusionierte Prostatabiopsie
Bei erhöhtem PSA-Wert oder
auffälligem Tastbefund der Prostata wird oft die histologische Abklärung des
Prostatagewebes empfohlen – d. h. eine Gewebeentnahme zur weiteren Untersuchung
(Biopsie). Diese wird meistens ultraschallgesteuert über den After durchgeführt
und folgt dabei dem Zufallsprinzip.
Die
MRT-fusionierte Biopsie stellt ein neuartiges Verfahren dar, mit dem
Prostatakrebs genauer diagnostiziert werden kann.
Eine
Magnetresonanz-Tomographie-Aufnahme (MRT) liefert hochgenaue Bilder über die
Existenz tumorverdächtiger Areale. Die so gewonnenen Befunde werden mit den
aktuellen Ultraschall-Bildern überlagert (so genannte Fusionsbildgebung) und
damit die Treffsicherheit der Biopsie verbessert.
Plastisch-rekonstruktive Eingriffe
Bestehen infolge Voroperationen, Verletzungen durch Unfälle, Entzündungen, nach Bestrahlung oder angeboren Schäden an Harnleiter, Harnröhre, Schließmuskel oder Penis, können diese durch spezielle plastisch-rekonstruktive Operationen behandelt und eine Annäherung an die vorherige normale gesunde Körperfunktion erreicht werden. Hierzu gehören zu unserem operativen Behandlungsspektrum u.a:
- Deckung flächiger Defekte im Genitalbereich mit Spalthaut.
- Engstellen
im Harnleiter: sog. Psoas-hitch/Boari-Operation, Ersatz des Harnleiters
mit Dünndarm.
- Nierenbeckenabgangsengen.
- Begradigung
bei Penisdeviation.
- Harnröhrenverengungen: Beseitigung mittels Schlitzung oder Rekonstruktion mit Mundschleimhaut.

